Moema:
Sto Amaro:
Paulista:
Higienópolis:
Telemedicina:
O Instituto Nacional do Câncer (INCA) registra, a cada ano, 135 mil novos casos e o câncer da pele responde por 25% de todos os diagnósticos de câncer no Brasil. O tipo mais comum, o não melanoma, tem letalidade baixa, mas os números alarmam os especialistas. A exposição excessiva ao sol é a principal causa da doença. Nos Estados Unidos, a Academia Americana de Dermatologia estima que haja dois milhões de casos novos a cada ano.
A doença é provocada pelo crescimento anormal e descontrolado das células que compõem a pele. Estas células se dispõem formando camadas e, de acordo com a camada afetada, definimos os diferentes tipos de câncer. Os mais comuns são os carcinomas basocelulares e os espinocelulares. Mais raro e letal que os carcinomas, o melanoma é o tipo mais agressivo de câncer da pele.
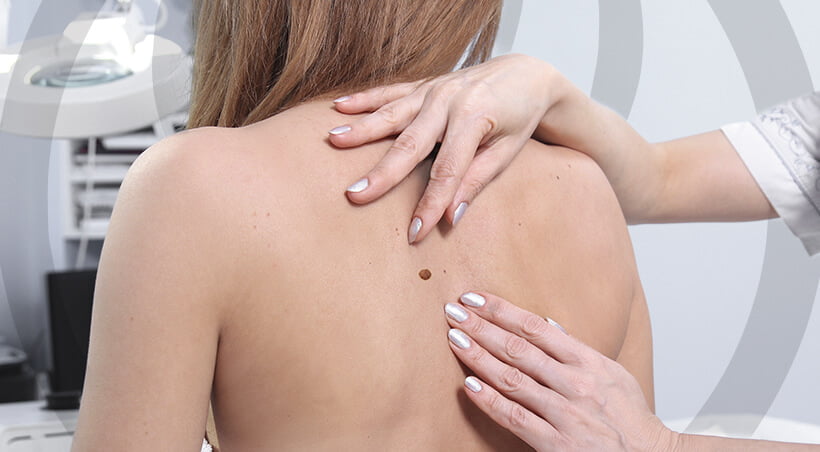
A radiação ultravioleta é a principal responsável pelo desenvolvimento de tumores cutâneos, e a maioria dos casos está associada à exposição excessiva ao sol ou ao uso de câmaras de bronzeamento.
Apesar da incidência elevada, o câncer da pele não-melanoma tem baixa letalidade e pode ser curado com facilidade se detectado precocemente. Por isso, examine regularmente sua pele e procure imediatamente um dermatologista caso perceba pintas ou sinais suspeitos.
O câncer da pele pode se assemelhar a pintas, eczemas ou outras lesões benignas. Assim, conhecer bem a pele e saber em quais regiões existem pintas faz toda a diferença na hora de detectar qualquer irregularidade. Somente um exame clínico feito por um médico especializado ou uma biópsia podem diagnosticar o câncer da pele, mas é importante estar sempre atento aos seguintes sintomas:
Aqui você encontrará a metodologia indicada por dermatologistas para reconhecer as manifestações dos três tipos de câncer da pele: carcinoma basocelular, carcinoma espinocelular e melanoma. Para auxiliar na identificação dos sinais perigosos, basta seguir a Regra do ABCD. Mas, em caso de sinais suspeitos, procure sempre um dermatologista. Nenhum exame caseiro substitui a consulta e avaliação médica.
É o mais prevalente dentre todos os tipos de câncer. O CBC surge nas células basais, que se encontram na camada mais profunda da epiderme (a camada superior da pele). Tem baixa letalidade, e pode ser curado em caso de detecção precoce.
Os CBCs surgem mais frequentemente em regiões mais expostas ao sol, como face,orelhas, pescoço, couro cabeludo, ombros e costas. Podem se desenvolver também nas áreas não expostas, ainda que mais raramente. Em alguns casos, além da exposição ao sol, há outros fatores que desencadeiam o surgimento da doença.
Certas manifestações do CBC podem se assemelhar a lesões não cancerígenas, como eczema ou psoríase. Somente um médico especializado pode diagnosticar e prescrever a opção de tratamento mais indicada.
O tipo mais encontrado é o nódulo-ulcerativo, que se traduz como uma pápula vermelha, brilhosa, com uma crosta central, que pode sangrar com facilidade.
É o segundo mais prevalente dentre todos os tipos de câncer. Manifesta-se nas células escamosas, que constituem a maior parte das camadas superiores da pele. Pode se desenvolver em todas as partes do corpo, embora seja mais comum nas áreas expostas ao sol, como orelhas, rosto, couro cabeludo, pescoço etc. A pele nessas regiões normalmente apresenta sinais de dano solar, como enrugamento, mudanças na pigmentação e perda de elasticidade.
O CEC é duas vezes mais frequente em homens do que em mulheres. Assim como outros tipos de câncer da pele, a exposição excessiva ao sol é a principal causa do CEC, mas não a única. Alguns casos da doença estão associados a feridas crônicas e cicatrizes na pele, uso de drogas antirrejeição de órgãos transplantados e exposição a certos agentes químicos ou à radiação.
Normalmente, os CEC têm coloração avermelhada, e apresentam-se na forma de machucados ou feridas espessos e descamativos, que não cicatrizam e sangram ocasionalmente. Podem ter aparência similar a das verrugas também. Somente um médico especializado pode fazer o diagnóstico correto.
Tipo menos frequente dentre todos os cânceres da pele, com 6.130 casos previstos no Brasil em 2013 segundo o INCA, o melanoma tem o pior prognóstico e o mais alto índice de mortalidade. Embora o diagnóstico de melanoma normalmente traga medo e apreensão aos pacientes, as chances de cura são de mais de 90%, quando há deteção precoce da doença.
O melanoma, em geral, tem a aparência de uma pinta ou de um sinal na pele, em tons acastanhados ou enegrecidos. Porém, quando se trata de melanoma, a “pinta” ou o “sinal” em geral mudam de cor, de formato ou de tamanho, e podem causar sangramento. Por isso, é importante observar a própria pele constantemente, e procurar imediatamente um dermatologista caso detecte qualquer lesão suspeita.
Aliás, mesmo sem nenhum sinal suspeito, uma visita ao dermatologista ao menos uma vez por ano deve ser feita. Essas lesões podem surgir em áreas difíceis de serem visualizadas pelo paciente. Além disso, uma lesão considerada “normal” para você, pode ser suspeita para o médico.
Pessoas de pele clara, com fototipos I e II, têm mais risco de desenvolverem a doença, que também pode manifestar-se em indivíduos negros ou de fototipos mais altos, ainda que mais raramente. O melanoma tem origem nos melanócitos, as células que produzem melanina, o pigmento que dá cor à pele. Normalmente, surge nas áreas do corpo mais expostas à radiação solar.
Em estágios iniciais, o melanoma se desenvolve apenas na camada mais superficial da pele, o que facilita a remoção cirúrgica e a cura do tumor. Nos estágios mais avançados, a lesão é mais profunda e espessa, o que aumenta a chance de metástase para outros órgãos e diminui as possibilidades de cura. Por isso, o diagnóstico precoce é fundamental. Casos de melanoma metastático, em geral, apresentam pior prognóstico e dispõem de um número reduzido de opções terapêuticas.
A hereditariedade desempenha um papel central no desenvolvimento do melanoma. Por isso, familiares de pacientes diagnosticados com a doença devem se submeter a exames preventivos regularmente. O risco aumenta quando há casos registrados em familiares de primeiro grau.
Todos os casos de câncer de pele devem ser diagnosticados e tratados precocemente, inclusive os de baixa letalidade, que podem provocar lesões mutilantes ou desfigurantes em áreas expostas do corpo, causando sofrimento aos pacientes.
Felizmente, há diversas opções terapêuticas para o tratamento do câncer da pele não-melanoma. A modalidade escolhida varia conforme o tipo e a extensão da doença, mas, normalmente, a maior parte dos carcinomas basocelulares ou espinocelulares pode ser tratada com procedimentos simples. Conheça os mais comuns:
Remoção do tumor com um bisturi, e também de uma borda adicional de pele sadia, como margem de segurança. Os tecidos removidos são examinados ao microscópio, para aferir se foram removidas todas as células cancerosas. A técnica possui altos índices de cura,e pode ser empregada no caso de tumores recorrentes.
Usadas em tumores menores, promovem a raspagem da lesão com uma cureta, enquanto um bisturi eletrônico destrói as células cancerígenas. Para não deixar vestígios de células tumorais, repete-se o procedimento algumas vezes. Não recomendáveis para tumores mais invasivos.
Promove a destruição do tumor por meio do congelamento com nitrogênio líquido, a -50 graus. A técnica tem taxa de cura menor do que a cirurgia excisional, mas pode ser uma boa opção em casos de tumores pequenos ou recorrentes. Não há cortes ou sangramentos. Também não é recomendável para tumores mais invasivos.
Remove as células tumorais usando o laser de dióxido de carbono ou erbium YAG laser. Por não causar sangramentos, é uma opção eficiente para aqueles que têm desordens sanguíneas.
O cirurgião retira o tumor e um fragmento de pele ao redor com uma cureta. Em seguida, esse material é analisado ao microscópio. Tal procedimento é repetido sucessivamente, até não restarem vestígios de células tumorais. A técnica preserva boa parte dos tecidos sadios, e é indicada para casos de tumores mal delimitados ou em áreas críticas.
O médico aplica um agente fotossensibilizante, como o ácido 5-aminolevulínico (5-ALA) nas células anormais. No dia seguinte,as áreas tratadas são expostas a uma luz intensa que ativa o 5-ALA e destrói as células tumorais, com mínimos danos aos tecidos sadios.
Além das modalidades cirúrgicas, a radioterapia, a quimioterapia, a imunoterapia e as medicações orais e tópicas são outras opções de tratamento para os carcinomas. Somente um médico especializado em câncer da pele pode avaliar e prescrever o tipo mais adequado de terapia.
Já no caso do melanoma, o tratamento varia conforme a extensão, agressividade e localização do tumor, bem como a idade e o estado geral de saúde do paciente. As modalidades mais utilizadas são a cirurgia excisional e a Cirurgia Micrográfica de Mohs.
Na maioria dos casos, o melanoma metastático não tem cura, por isso é importante detectar e tratar a doença o quanto antes. A partir de 2010, após décadas sem novidades nesse segmento, surgiram novos medicamentos orais que aumentaram significativamente a sobrevida de pacientes com doença disseminada, e vêm sendo apontada com uma alternativa promissora para os casos de melanoma avançado.
Evitar a exposição excessiva ao sol e proteger a pele dos efeitos da radiação UV são as melhores estratégias para prevenir o melanoma e outros tipos de tumores cutâneos.
Como a incidência dos raios ultravioletas está cada vez mais agressiva em todo o planeta, as pessoas de todos os fototipos devem estar atentas e se protegerem quando expostas ao sol. Os grupos de maior risco são os do fototipo I e II, ou seja: pele clara, sardas, cabelos claros ou ruivos e olhos claros. Além destes, os que possuem antecedentes familiares com histórico da doença, queimaduras solares, incapacidade para bronzear e pintas também devem ter atenção e cuidados redobrados.
A Sociedade Brasileira de Dermatologia recomenda que as seguintes medidas de proteção sejam adotadas:
A exposição à radiação ultravioleta (UV) tem efeito cumulativo e penetra profundamente na pele, sendo capaz de provocar diversas alterações, como o bronzeamento e o surgimento de pintas, sardas, manchas, rugas e outros problemas. A exposição solar em excesso também pode causar tumores benignos (não cancerosos) ou cancerosos, como o carcinoma basocelular, o carcinoma espinocelular e o melanoma.
Na verdade, a maioria dos cânceres da pele está relacionada à exposição ao sol, por isso todo cuidado é pouco. Ao sair ao ar livre procure ficar na sombra, principalmente no horário entre as 10h e 16h, quando a radiação UVB é mais intensa. Use sempre protetor solar com fator de proteção solar (FPS) de 30 ou maior. Cubra as áreas expostas com roupas apropriadas, como uma camisa de manga comprida, calças e um chapéu de abas largas. Óculos escuros também complementam as estratégias de proteção.
Os fotoprotetores, também conhecidos como protetores solares ou filtros solares, são produtos capazes de prevenir os males provocados pela exposição solar, como o câncer da pele, o envelhecimento precoce e a queimadura solar.
O fotoprotetor ideal deve ter amplo espectro, ou seja, ter boa absorção dos raios UVA e UVB, não ser irritante, ter certa resistência à água, e não manchar a roupa. Eles podem ser físicos ou inorgânicos e/ou químicos ou orgânicos. Os protetores físicos, à base de dióxido de titânio e óxido de zinco, se depositam na camada mais superficial da pele, refletindo as radiações incidentes. Eles não eram bem aceitos antigamente pelo fato de deixarem a pele com uma tonalidade esbranquiçada, mas Isso tem sido minimizado pela coloração de base de alguns produtos. Já os filtros químicos funcionam como uma espécie de “esponja” dos raios ultravioletas, transformando-os em calor.
Um fotoprotetor eficiente deve oferecer boa proteção contra a radiação UVA e UVB. A radiação UVA tem comprimento de onda mais longo e sua intensidade pouco varia ao longo do dia. Ela penetra profundamente na pele, e é a principal responsável pelo fotoenvelhecimento e pelo câncer da pele. Já a radiação UVB tem comprimento de onda mais curto e é mais intensa entre as 10h e 16h, sendo a principal responsável pelas queimaduras solares e pela vermelhidão na pele.
Um fotoprotetor com fator de proteção solar (FPS) 2 até 15 possui baixa proteção contra a radiação UVB; o FPS 15-30 oferece média proteção contra UVB, enquanto os protetores com FPS 30-50, oferecem alta proteção UVB e o FPS maior que 50, altíssima proteção UVB. Pessoas de pele clara, que se queimam sempre e nunca se bronzeiam, geralmente aqueles com cabelos ruivos ou loiros e olhos claros, devem usar protetores solares com FPS 15, no mínimo.
Já em relação aos raios UVA, não há consenso quanto à metodologia do fator de proteção. Ele pode ser mensurado em estrelas, de 0 a 4, onde 0 é nenhuma proteção e 4 é altíssima proteção UVA, ou em números: < 2, não há proteção UVA; 2-4 baixa proteção; 4-8 média proteção, 8-12 alta proteção e > 12 altíssima proteção UVA. Procure por esta classificação ou por valor de PPD nos rótulos dos produtos.
Em primeiro lugar, devemos verificar o FPS, quanto é proteção quanto aos raios UVA, e tambémse o produto é resistente ou não a água. A nova legislação de filtros solares exige que tudo que o produto anunciar no rótulo, deve ter testes comprovando a eficácia. Outra mudança é que o valor do PPD que mede a proteção UVA deve ser sempre no mínimo metade do valor do Filtro solar. Isso porque se sabe que os raios UVA também contribuem para o risco de câncer de pele.
O “veículo” do produto– gel, creme, loção, spray, bastão – também tem de ser considerado, pois isso ajuda na prevenção de acne e oleosidade comuns quando se usa produtos inadequados para cada tipo de pele. Pacientes com pele com tendência a acne devem optar por veículos livres de óleo ou gel creme. Já aqueles pacientes que fazem muita atividade física e que suam bastante, devem evitar os géis, pois saem facilmente.
O produto deve ser aplicado ainda em casa, e reaplicado ao longo do dia a cada 2 horas, se houver muita transpiração ou exposição solar prolongada. É necessária aplicar uma boa quantidade do produto, equivalente a uma colher de chá rasa para o rosto e três colheres de sopa para o corpo, uniformemente, de modo a não deixar nenhuma área desprotegida. O filtro solar deve ser usado todos os dias, mesmo quando o tempo estiver frio ou nublado, pois a radiação UV atravessa as nuvens.
É importante lembrar que usar apenas filtro solar não basta. É preciso complementar as estratégias de fotoproteção com outros mecanismos, como roupas, chapéus e óculos apropriados. Também é importante consultar um dermatologista regularmente para uma avaliação cuidadosa da pele, com a indicação do produto mais adequado.
Uma Resolução da Agência Nacional de Vigilância Sanitária (ANVISA) publicada em dezembro de 2009 proibiu a prática de bronzeamento artificial por motivações estéticas no Brasil. Foi o primeiro país no mundo a tomar medidas tão restritivas em relação ao procedimento. Desde então, outras nações com incidência elevada de câncer da pele, como Estados Unidos e Austrália, também tomaram medidas para dificultar a realização do procedimento.
As câmaras de bronzeamento artificial trazem riscos comprovados à saúde, e em 2009 foram reclassificadas como agentes cancerígenos pela Organização Mundial de Saúde (OMS), no mesmo patamar do cigarro e do sol. A prática de bronzeamento artificial antes dos 35 anos aumenta em 75% o risco de câncer da pele, além de acelerar o envelhecimento precoce e provocar outras dermatoses.
A Sociedade Brasileira de Dermatologia posiciona-se veementemente favorável à proibição da prática do bronzeamento artificial para fins estéticos em virtude dos prejuízos que causa à população. O câncer da pele é o tipo mais comum no Brasil, e a prevalência cresce anualmente, o que só reforça a necessidade de apoiarmos todas as medidas que favoreçam a prevenção.
Se você tem interesse em fazer bronzeamento artificial, não esqueça: qualquer estabelecimento no Brasil que ofereça esse procedimento com motivações estéticas atua de forma irregular e está sujeito a fechamento e outras penalidades. Não compactue com uma prática proibida, que pode comprometer seriamente a saúde. Aceite o tom da sua pele como ele é. Pele bonita é pele saudável.
Fonte: SBD





















































